Αναγεννητική Ιατρική (PRPs – Platelet Rich Plasma και Βλαστοκυτταρα)
Τα βλαστικά κύτταρα είναι αρχέγονα, αδιαφοροποίητα κύτταρα του οργανισμού, τα οποία βρίσκονται στο μυελό των οστών, στο αίμα του ομφάλιου λώρου και του πλακούντα, στον ιστό του ομφάλιου λώρου και του πλακούντα, στο περιφερικό αίμα των ενηλίκων καθώς και σε άλλους ιστούς του σώματος. Τα βλαστικά κύτταρα είναι τα προγονικά κύτταρα από τα οποία προέρχονται όλα τα διαφορετικά είδη των κυττάρων του αίματος και άλλων ιστών και οργάνων του σώματος όπως τα οστά, οι μύες, η καρδιά, το συκώτι, τα νεφρά, τα νεύρα, τα μάτια, το δέρμα, κ.λπ
(PRP – Platelet Rich Plasma) Α
Στο παρελθόν, πιστεύαμε ότι ο μοναδικός ρόλος των αιμοπεταλίων ήταν ο σχηματισμός θρόμβων για τον αντιμετώπιση των αιμορραγιών και την επισκευή των αγγείων μετά από τον τραυματισμό τους. Αυτό δεν θα μπορούσε να απέχει περισσότερο από την αλήθεια. Ο σχηματισμός ενός θρόμβου είναι σίγουρα σημαντικός, αλλά αυτό είναι μόνο ένα μικρό μέρος της συνολικής εικόνας. Μια άλλη εξαιρετικά σημαντική λειτουργία των αιμοπεταλίων είναι η απελευθέρωση διαφόρων πρωτεϊνών που ονομάζονται αυξητικοί παράγοντες ή κυτοκίνες.
Αυτοί οι αυξητικοί παράγοντες, είναι εξαιρετικά σημαντικοί στην κυτταρική επικοινωνία. Λειτουργούν δηλαδή σαν ένα δίκτυο επικοινωνίας μεταξύ των κυττάρων, και έχουν τόσο άμεσες όσο και έμμεσες επιπτώσεις στα βλαστοκύτταρα και σε άλλες πιο ώριμες σειρές κυττάρων.
Περισσότερες από 800 τέτοιες πρωτεΐνες εκκρίνονται από τα αιμοπετάλια όπως: η ιντερφερόνη IFN, η ιντερλευκίνη 8, ο αυξητικός παράγοντας του συνδετικού ιστού (Connective Tissue Growth Factor), ο TGF beta (Transforming Growth Factor beta), o FGF (Fibroblast Growth Factor), ο VEGF (Vascular Endothelial Growth Factor), IGF 1 (Insulin-like Growth Factor 1), IGF 2 (Insulin-like Growth Factor 2), o EGF (Epidrmal Growth Factor) και πολλές άλλες.
Από την απλή και μόνο αυτή αναφορά καταλαβαίνουμε ότι οι πρωτεΐνες αυτές οι οποίοι είναι υπεύθυνες για όλες σχεδόν τις διαδικασίες επιδιόρθωσης που επιτελούνται στο σώμα μας. Γνωρίζουμε λοιπόν ότι τα αιμοπετάλια και τα βλαστοκύτταρα είναι υπεύθυνα για τις διαδικασίες επιδιόρθωσης που συμβαίνουν, είτε κατά την επούλωση μετά από έναν τραυματισμό ή κατά την ανάρρωση μετά από μια χειρουργική επέμβαση.
Το πρόβλημα όμως ήταν, ότι όλες αυτές οι πρωτεΐνες βρίσκονταν στην τραυματισμένη περιοχή σε σχετικά μικρές συγκεντρώσεις.
Στα μέσα της δεκαετίας του 90, πρωτοδιατυπώθηκε η άποψη ότι οι αυξητικοί αυτοί παράγοντες, θα μπορούσαν να συγκεντρωθούν και να τοποθετηθούν για να δράσουν, στην πάσχουσα περιοχή.
Έτσι αναπτύχθηκε η ιδέα της χρήσης των ενεργοποιημένων αιμοπεταλίων πρωτοεμφανίστηκε και εφαρμόστηκε αρχικά σε καρδιοχειρουργικές επεμβάσεις για να επιταχύνει την επούλωση της θωρακοτομής.
Το 1998 χρησιμοποιήθηκαν στην οδοντιατρική, και από τότε η εφαρμογή των ενεργοποιημένων αιμοπεταλίων αυξάνει συνεχώς και έχουν εφαρμοστεί με επιτυχία στην οφθαλμολογία, στην δερματολογία, την πλαστική χειρουργική και την ορθοπεδική.
Στις έρευνες που πραγματοποιήθηκαν διαπιστώθηκε εξάλλου ότι το PRP έχει αναλγητική και αντιφλεγμονώδη δράση.
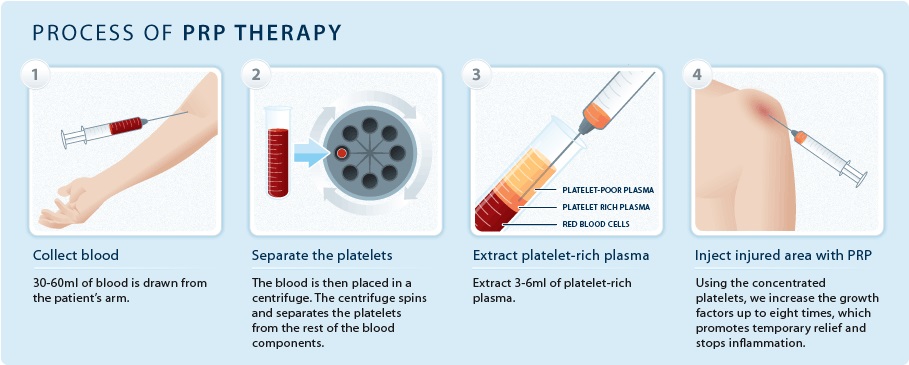
Πώς παρασκευάζουμε το PRP
Οι βασικές αρχές για την δημιουργία ενός διηθήματος PRP, είναι η λήψη αυτόλογου αίματος από τον ασθενή και η φυγοκέντρηση του, για να διαχωρίσουμε το πλάσμα από τα ερυθρά αιμοσφαίρια. Υπάρχουν πολλές εταιρίες που παρέχουν kit για την δημιουργία PRP. Ο τύπος της φυγόκεντρου και η ταχύτητα με την οποία η φυγόκεντρος λειτουργεί ποικίλλει από την μια εταιρία στην άλλη. Αντίστοιχα ποικίλλει και η συγκέντρωση των πρωτεϊνών που βρίσκονται στο PRP. Η ποσότητα του αίματος που χρειάζεται για την παραγωγή ενός PRP εξαρτάται από την άρθρωση, τον τένοντα ή τον ιστό που απαιτεί θεραπεία, καθώς και από το kit της εταιρείας που χρησιμοποιούμε. Μερικά kit χρειάζονται έως και 60 ml αίμα, στα περισσότερα όμως φτάνουν περίπου 10 ml.
Ο χρόνος φυγοκέντρησης επίσης ποικίλλει από τη μία εταιρεία στην άλλη κμο 10 ΄
Τέλος, κάποιες εταιρείες συνιστούν την «ενεργοποίηση» των αιμοπεταλίων με θρομβίνη ή χλωριούχο ασβέστιο, ώστε να εκκριθούν άμεσα οι αυξητικοί παράγοντες.
Από την διαφοροποίηση αυτών των παραμέτρων καταλαβαίνει κανείς ότι διαφορετικές ενέσεις με PRP, μπορεί να έχουν και διαφορετική αποτελεσματικότητα.
Που εφαρμόζεται η θεραπεία με PRP
Η θεραπεία με PRP, μπορεί να είναι αποτελεσματική σε μια πλειάδα οξέων και χρονίων παθήσεων των οστών και του χόνδρου. Η πιο συνηθισμένες παθήσεις που αντιμετωπίζονται καθημερινά στον χώρο του ιατρείου είναι.
1) Οι μυϊκές θλάσεις, ιδίως αυτές που δεν ανταποκρίνονται στην συνηθισμένη συντηρητική θεραπεία.
2) Οι συνδεσμικές κακώσεις, όπως το διάστρεμμα της ποδοκνημικής και των πλαγίων συνδέσμων του γόνατος.
3) Οι τενοντίτιδες, είτε στην οξεία φάση είτε στην χρόνια. Θεαματικά είναι τα αποτελέσματα στην τενοντίτιδα του επιγονατιδικού και του Αχιλλείου, αλλά και στις τενοντίτιδες του στροφικού πετάλου του ώμου.
4) Στην επικονδυλίτιδα του αγκώνα.
5) Στις παθήσεις του αρθρικού χόνδρου όπως στην χονδροπάθεια της επιγονατίδας, στις αρχόμενες οστεοχόνδρινες βλάβες και στην αρχόμενη αρθρίτιδα.
Οι μέθοδοι που χρησιμοποιούνται για την έγχυση του PRP εξαρτάται από την περιοχή που αντιμετωπίζουμε. Συνήθως πραγματοποιούμε 2 με απόσταση μεταξύ τους γύρω στις 6 εβδομάδες. Για ορισμένες αρθρώσεις, όπως το ισχίο χρησιμοποιούμε ακτινοσκόπηση. Στις περισσότερες περιπτώσεις χρησιμοποιούμε υπερηχογραφική καθοδήγηση.
Τα PRPs μπορεί να εγχυθούν με άλλες ουσίες ταυτόχρονα όπως υαλουρονικο και χόνδρο.
Η μετέπειτα φροντίδα και οι προφυλάξεις μετά από μια έγχυση PRP, είναι σχετικά απλή. Συνήθως αποφεύγουμε την λήψη αντιφλεγμονωδών για μερικές μέρες πριν και μερικές ημέρες μετά την έγχυση, γιατί μειώνουν την δράση του. Επίσης καλό είναι να περιορίσουμε το αλκοόλ και το κάπνισμα, ιδίως τα πρώτα 24ωρα γιατί μειώνουν την δράση των αυξητικών παραγόντων. Κατά τα άλλα η δραστηριότητα είναι φυσιολογική ενώ μπορεί να συνδυαστεί και με φυσικοθεραπείες.
Μετά την έγχυση, τα συμπτώματα μπορεί να οξυνθούν για κάποιες ημέρες αλλά μετά από μια εβδομάδα, η δράση των αυξητικών παραγόντων οδηγεί σε ύφεση των συμπτωμάτων. Η δράση του PRP συνεχίζεται για 4 ως 6 εβδομάδες, με καθημερινή βελτίωση.